内科専門研修後期臨床研修病院研修ガイド
- 内科専門研修
- 総合診療科
- 外科
- 泌尿器科
- 学会認定施設・研修施設
概要説明
1)プログラムの特色
- 本プログラムは、東京都区東部医療圏の急性期病院である同愛記念病院を基幹施設として、主に区東部医療圏および近隣医療圏、更に専攻医の希望や特性を踏まえてより広域な医療圏での研修が可能な連携施設・特別連携施設での研修とで、『地域の要請をふまえ地区の基幹病院として親切で適切な医療を提供し社会に貢献します』という病院理念のもと、内科領域全般にわたる専門研修を提供します。地域の実情に合わせた実践的な医療を行えるよう修練を積み、地域医療圏、東京都、更に広域医療圏を含む我が国の医療事情を理解し、基本的臨床能力獲得後は必要に応じた可塑性のある職務を全う出来る内科専門医を育成するよう組まれています。
研修期間は基幹施設2年間+連携施設1年間の3年間になります。 - 同愛記念病院内科施設群専門研修では、症例をある時点で経験するということだけではなく、主担当医として、入院から退院〈初診・入院~退院・通院〉まで可能な範囲で経時的に、診断・治療の流れを通じて、一人一人の患者の全身状態、社会的背景・療養環境調整をも包括する全人的医療を研修・実践します。そして、個々の患者に最適な医療を提供する計画を立て実行する能力の修得をもって目標への到達とします。
- 基幹施設である同愛記念病院は、東京都区東部医療圏にあり、地域に根ざした第一線の急性期病院であるとともに、地域の病診・病病連携の中核となる病院です。コモンディジーズを中心とした急性期疾患の診療経験はもちろん、超高齢社会を反映し複数の病態を持った患者の慢性期医療や全人的医療の経験もできます。一方で、臨床研修病院・各学会認定施設として診療教育にも積極的に取り組んでおり、時に稀少疾患の診療経験を通じて、症例報告や臨床研究などの学術活動の素養を身につけることにも適しています。また、高次機関や地域病院との病病連携や診療所(在宅訪問診療施設などを含む)との病診連携について、双方向から広く経験できるよう施設群が形成されています。
- 基幹施設である同愛記病院での2年間、または同愛記念病院での1年間と連携施設での1年間(専攻医2年修了時)で、「研修手帳(疾患群項目表)」に定められた70疾患群のうち、少なくとも通算で45疾患群、80症例以上を経験し、日本内科学会専攻医登録評価システムJ-OSLERに登録します。そして、専攻医2年修了時点で、指導医による形成的な指導を通じて、内科専門医ボードによる評価に合格できる29症例の病歴要約を作成します。(別表 1 内科専門研修修了要件一覧表 参照)
- 同愛記念病院内科専門研修施設群の各医療機関が地域においてどのような役割を果たしているかを経験するために、専門研修2年目または3年目の1年間、立場や地域における役割の異なるそれぞれに特性を持った医療機関で研修を行うことによって、内科専門医に求められる役割を、可塑性をもって実践します。
- 基幹施設である同愛記念病院での2年間と連携専門研修施設群での1年間(専攻医3年修了時)で、可能な限り、「研修手帳(疾患群項目表)」に定められた70疾患群、200症例以上の経験を目標とします。少なくとも通算で56疾患群、120症例以上を経験し、J-OSLERに登録します。(別表 1 内科専門研修修了要件一覧表 参照)
別表1 内科専門研修修了要件(症例数、疾患群、病歴要約)一覧表
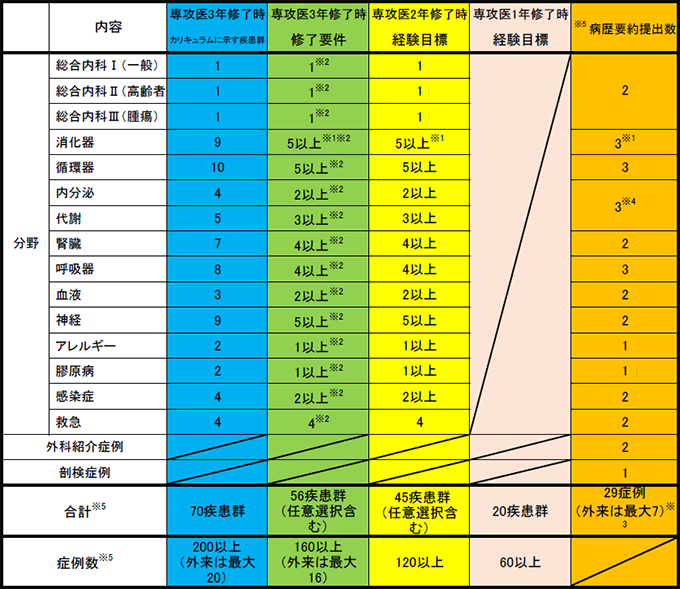
- ※1 目標設定と修了要件:以下に年次ごとの目標設定を掲げるが、目標はあくまで目安であるため必達ではなく、修了要件を満たせば問題ない。
- ※2 疾患群:修了要件に示した領域の合計数は41疾患群であるが、他に異なる15疾患群の経験を加えて、合計56疾患群以上の経験とする。
- ※3 病歴要約:病歴要約は全て異なる疾患群での提出が必要。ただし、外科紹介症例、剖検症例については、疾患群の重複を認める。
- ※4 各領域について
① 総合内科:病歴要約は「総合内科Ⅰ(一般)」、「総合内科Ⅱ(高齢者)」、「総合内科(腫瘍)」の異なる領域から1例ずつ計2例提出する。
② 消化器:疾患群の経験と病歴要約の提出それぞれにおいて「消化管」、「肝臓」、「胆・膵」が含まれること。
③ 内分泌と代謝:それぞれ1症例ずつ以上の病歴要約を提出する。
例)「内分泌」2例+「代謝」1例、「内分泌」1例+「代謝」2例 - ※5 初期臨床研修時の症例について:例外的に専門研修プログラム委員会が認める内容に限り、その登録が認められる。登録は最大60症例を上限とし、病歴要約への適用については最大14症例を上限とする。
- ※6 外来症例による病歴要約の提出を 7 例まで認める。(全て異なる疾患群での提出が必要)
2)専門研修の期間
基幹施設である同愛記念病院内科で2年間の専門研修を行い、連携施設で1年間の専門研修を行います。
図:同愛記念病院内科専門研修プログラム(概念図)
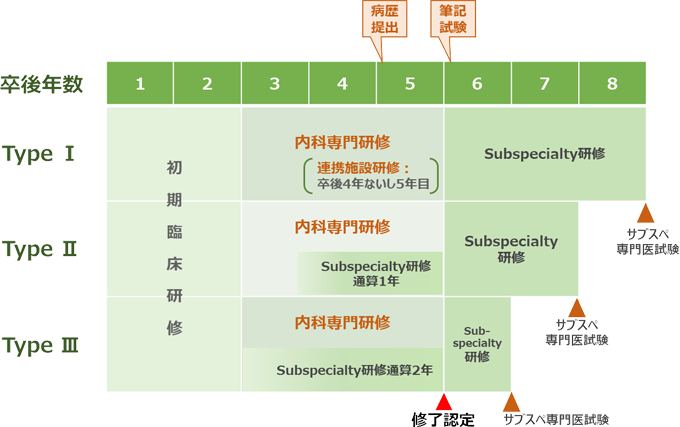
日本内科学会提示のモデルタイプに準じ、標準的なタイプ(Type Ⅰ)は、内科各領域の研修を万遍なく行うコースです。内科専門研修とSubspecialty研修を併行して行う場合、3年間の研修期間のうち、Subspecialty研修にどれだけ重点を置くかでType Ⅱ、Type Ⅲを選択可能ですが、Type Ⅲでは初期臨床研修での経験症例の登録が概ね80例(上限)可能な場合に限られます。
卒後4 年目(専攻医2年目)もしくは5年目(専攻医3年目)に連携施設で研修を行います。研修を行う連携施設と期間については、専攻医1年目もしくは2年目の秋に、専攻医のSubspecialty研修の具体的な希望、研修達成度、及びメディカルスタッフによる360 度評価(内科専門研修評価)などを基に、基幹施設の内科専門研修委員会で検討し、内科専門研修プログラム管理委員会での連携施設との協議・調整の上で決定します。
3年間の内科専門研修プログラム修了後は、Subspecialty 領域の専門医取得を目標とし、同愛記念病院内科系専門各科及び連携施設において、研修の継続またはフェロープログラムへの在籍が可能です。
3)専門研修施設群の各施設名
| 基幹施設 | 同愛記念病院 |
|---|---|
| 連携施設 |
東京大学医学部附属病院 東京科学大学医学部附属病院 東邦大学医療センター大森病院 日本赤十字社医療センター 東京都立墨東病院 東京都健康長寿医療センター 三井記念病院 横須賀共済病院 横浜市立みなと赤十字病院 平塚共済病院 草加市立病院 総合病院土浦協同病院 日立総合病院 JAとりで総合医療センター 焼津市立総合病院 国立がん研究センター中央病院 秀和総合病院 東京都教職員互助会三楽病院 賛育会病院 |
4)同愛記念病院診療科別年間診療件数
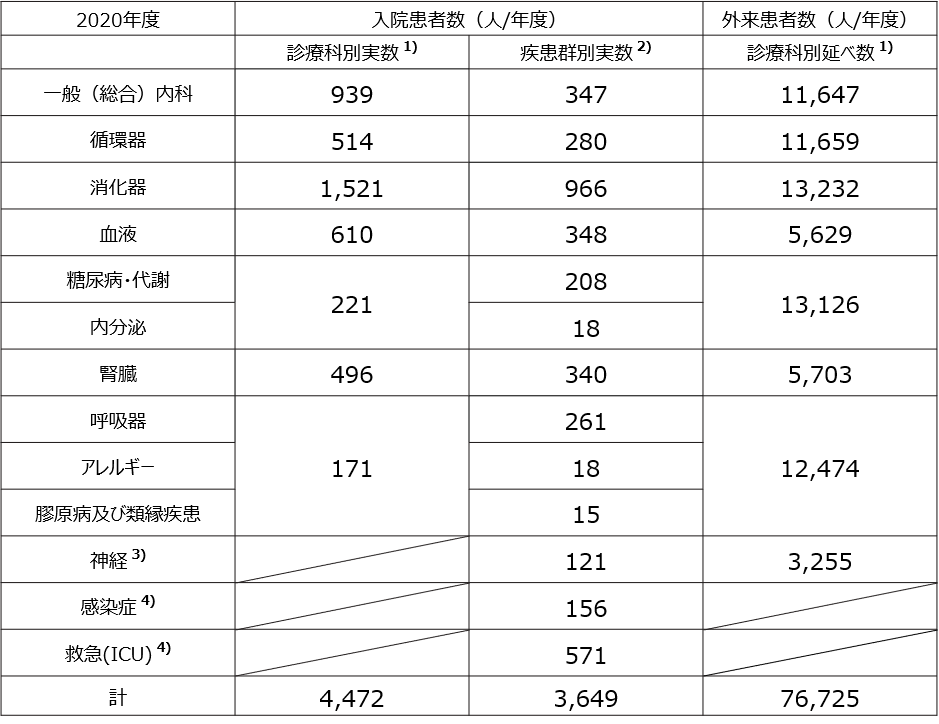
基幹施設である同愛記念病院診療科別診療実績を以下の表に示します。同愛記念病院は地域基幹病院であり、コモンディジーズを中心に診療しています。
表. 同愛記念病院 内科系診療科別(疾患群別)診療実績
- 診療科別患者数:該当疾患群の診療を主に担当する内科各科の入院患者実数および外来患者延べ数を示します。当院においては、糖尿病・代謝+内分泌疾患は『糖尿病・代謝内科』、呼吸器+アレルギーは『呼吸器内科』の入院・外来患者数として提示しています。
- 疾患群別入院患者実数:内科専門医制度『日本内科学会専攻医登録評価システム(J-OSLER)』、及び『研修手帳(疾患群項目別)』の該当疾患名にICDコードを割り当て、67+3疾患群毎に算出しています。
- 膠原病科及び神経内科としての病床保有はありませんが定時外来診療を行っています。膠原病科及び類縁疾患、神経領域に該当する疾患群の入院診療は、当院各科または連携施設群において研修が可能です。
- 感染症科及び救急科としての病床保有、外来診療は行っていませんが、同領域に含まれる疾患群については当院各科での研修において診療が可能です。
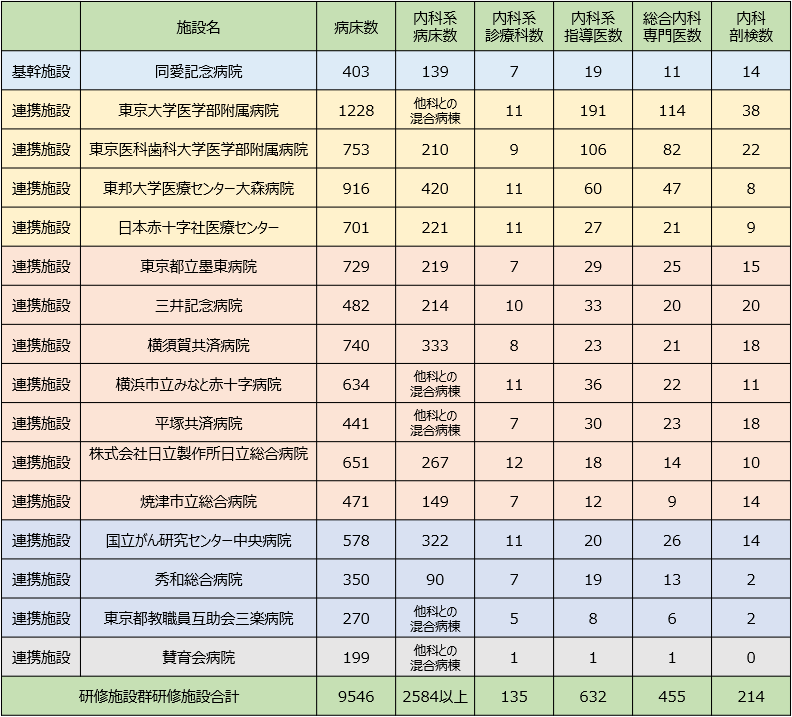
5)同愛記念病院内科専門研修施設群の研修施設
2025/06/05 改訂
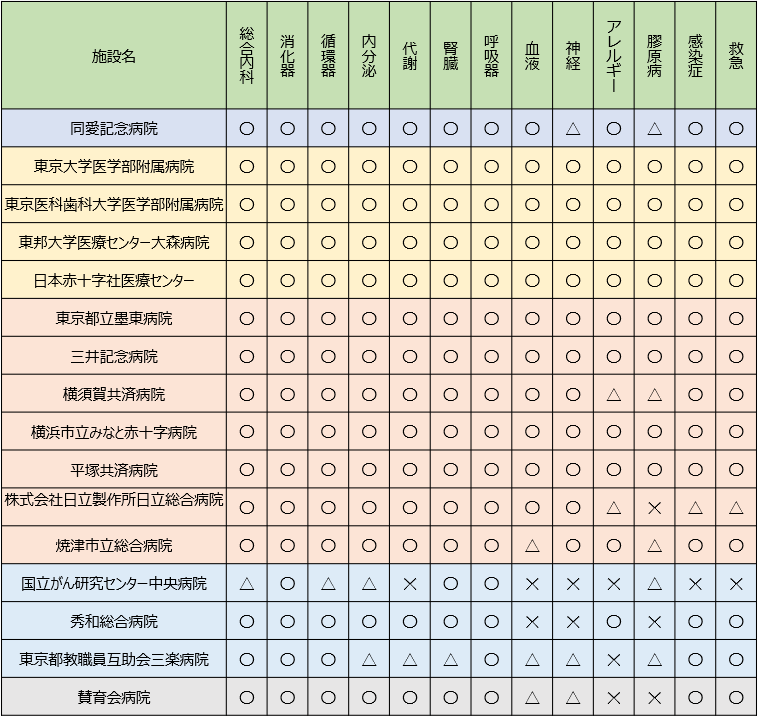
6)各内科専門研修施設の内科13領域の研修の可能性

2025/06/05 改訂
(○:研修できる、△:時に経験できる、×:ほとんど経験できない)
※ 神経内科領域は、基幹施設外来及び各科入院もしくは連携施設の入院診療において研修が可能です。
7)専門研修基幹施設 同愛記念病院
認定基準【整備基準23】1)専攻医の環境
- 臨床研修制度基幹型臨床研修病院です。
- 研修に必要な図書室とインターネット環境があります。
- 同愛記念病院として適切な労務環境が保障されています。
- メンタルストレス・ハラスメントに適切に対処する部署が設置されています。
- 女性専攻医が安心して勤務できるよう、女性医師用の休憩室、更衣室、仮眠室、シャワー室、当直室が整備されています。
- 院内保育施設があり、利用可能です。
認定基準【整備基準23】2)専門研修プログラムの環境
- 内科学会指導医は19名在籍しています。
- 内科専門研修委員会(統括責任者:総合内科専門医かつ指導医、委員:各診療科部長かつ指導医)が、基幹施設と連携施設に設置されているプログラム研修委員会との連携を図ります。
- 基幹施設内において研修する専攻医の研修を管理する内科専門研修委員会と診療各科における臨床研修を管理する研修委員会が設置されています。
- 医療倫理・医療安全・感染対策講習会を定期的に開催し、専攻医に受講を義務付け、そのための時間的余裕を与えます。
- CPC を定期的に開催します。
- 地域参加型のカンファレンス(墨田連携症例検討会など)を定期的に開催し、専攻医に受講を義務付け、そのための時間的余裕を与えます。
認定基準【整備基準23/31】3)診療経験の環境
カリキュラムに示す内科領域13分野のうち、神経・膠原病を除く11分野で定常的に専門研修が可能な症例数を診療しています。
認定基準【整備基準23】4)学術活動の環境
日本内科学関東支部例会などでの積極的な学会発表をしています。(2021年度実績10演題、2022年度実績7演題、2023年度実績6演題)
- 臨床研究にあたり、倫理委員会が設置され定期的に開催しています。
- 治験・倫理審査委員会が設置され、定期的に開催しています。
指導責任者(内科専攻医へのメッセージ)
手島一陽(内科専門研修プログラム統括責任者)
【内科専攻医へのメッセージ】
同愛記念病院の歴史は、1923年(大正12年)に発生した関東大震災に際し、米国赤十字社が中心となり募集を行った義援金の一部をもとに、被災民や貧困者を救援する目的で、母体となる旧財団が設立されたことに遡ります。東京都区東部医療圏の急性期病院であり、現在も、その設立の趣旨を全うし、常に地域の要請に応えられる病院を目指しています。
本プログラムでの内科専門研修は、各科とも熱心な指導医・上級医の指導のもとで行われ、中規模病院ならではの、手技・処置の豊富さ、外科系各科・放射線科・病理科等との緊密で機動的な連携が可能な点も魅力的です。
指導医数(常勤医)
日本内科学会指導医 19名
外来・入院患者数
- 外来患者 6,394名(月平均)
- 入院患者 483名(月平均)
経験できる疾患群
研修手帳(疾患群項目表)にある13 領域、70 疾患群の症例を幅広く経験することができます。
経験できる技術・技能
技術・技能評価手帳にある内科専門医に必要な技術・技能を、実際の症例に基づきながら幅広く経験することができます。
経験できる地域医療・診療連携
急性期医療だけでなく、超高齢社会に対応した地域に根ざした医療、病診・病病達携が経験できます。
学会認定施設(内科系)
- 臨床研修指定病院
- 日本内科学会認定医制度教育施設
- 日本消化器病学会専門医制度認定施設
- 日本肝臓学会専門医制度認定施設
- 日本消化器内視鏡学会指導施設
- 日本循環器学会認定循環器専門医研修施設
- 日本心血管インターベンション治療学会認定研修関連施設
- 日本不整脈心電学会認定不整脈専門医研修施設
- 日本呼吸器学会認定施設
- 日本アレルギー学会認定教育施設
- 日本腎臓学会研修施設
- 日本透析医学会教育関連施設
- 日本血液学会研修認定施設
- 日本糖尿病学会認定教育施設
- 日本病院総合診療医学会認定施設
- 日本感染症学会認定教育施設
- 日本医学放射線学会専門医修練機関
- 日本病理学会病理専門医研修施設 など
募集要項
2025年度 内科専攻医募集要項 (2024年11月現在)
1.募集人数
0名 募集定員に達した為、今期の応募は終了しました。
2.出願資格
2023年3月以前に医師免許を取得し、2025年3月時点で初期臨床研修を修了予定の医師を対象とします。
ご出願にあたり、事前に病院見学にお越しください。
3.出願手続
下記4点の書類を下記出願書類郵送宛に郵送してください。
履歴書、医師免許証の写し、初期臨床研修修了見込証明書、病院・施設等の責任者の推薦状。
4.出願書類郵送先および問合せ先
〒130-8587
東京都墨田区横網2丁目1番11号
社会福祉法人同愛記念病院 総務課 内科専門研修担当:秋田
TEL:0570-200678
FAX:03-5608-3211
E-mail:mail@douai.jp
5.選考方法
一次選考は提出書類選考となりますので、結果は応募者の方へ追ってご連絡します。
書類選考通過者は面接試験を実施します。
6.面接試験日程
面接試験を実施予定。
日本専門医機構、日本内科学会、専攻医登録システムに準じています。
詳細は一次選考通過者に別途個別にご連絡いたします。
7.出願申し込み締切日
日本専門医機構、日本内科学会、専攻医登録システムに準じています。
8.研修開始時期
2025年4月1日
9.研修期間
原則として3年間。(基幹施設2年間+連携・特別連携施設1年間)
10.処遇
身分
後期臨床研修医(常勤医と同等)
勤務条件
| 月曜~金曜 | 8:30~17:00 |
|---|---|
| 土曜 | 8:30~12:30 |
| 当直 | 平均2回/月 |
| 休暇等 | 日曜、祝祭日のほか、月に2日間。 12月29日~1月3日 有給休暇(10日)、季節休暇(3日) 特別有給休暇(慶弔、産前産後、育児介護) |
待遇(給与は当院で勤務(研修)した場合の金額)
※横にスクロールできます。
| 医歴3年目 | 医歴4年目 | 医歴5年目 | |
|---|---|---|---|
| 基本給 | 393,000円 | 406,000円 | 424,000円 |
| 宿直手当・時間外手当 | あり | ||
| その他諸手当 | 通勤費、扶養手当、住宅手当など | ||
| 賞与 | 年2回(昨年度実績4.5ヶ月) | ||
| 福利厚生 |
|
||
