IBDセンター
トピックス
-
New!
松田医師が日本消化器外科学会総会で発表しました。 -
松田医師が日本消化器内視鏡学会で発表しました。 -
松田医師が西三河IBDセミナーで講演しました。 -
IBDを考える会で松田医師が講演しました。 -
胃と腸 52巻12号に松田医師の論文が掲載されました。 -
日本臨床外科学会で近藤医師が発表しました。 -
日本炎症性腸疾患学会で松田医師が発表しました。 -
松田医師が日本炎症性腸疾患学会 指導医になり、同愛記念病院が日本炎症性腸疾患学会 指導施設に選ばれました。
概要
2023年10月から同愛記念病院に『同愛IBDセンター』を開設いたしました。そして2024年4月、同愛記念病院は日本炎症性腸疾患学会 指導施設に選ばれました。東京都全体で、指導施設は22施設のみです。
同愛IBDセンターのご紹介
IBDとは
IBDはinflammatory bowel diseaseの略で、炎症性腸疾患を指します。炎症性腸疾患は広い意味では腸に炎症を生じる疾患全てを意味しますが、一般的にIBDと言えば、非特異性炎症性腸疾患である潰瘍性大腸炎(ulcerative colitis:UC)とクローン病(Crohn’s disease:CD)の2疾患を意味します。
診療体制
近年、潰瘍性大腸炎とクローン病患者数は増加しているにもかかわらず、両疾患を診療できる病院が少ないのが現状です。このたび内科と外科が協力してIBDセンターを立ち上げ、より良いIBD診療を行ってまいります。
初めて受診される方は、IBDセンターのご予約をお取りください。
当日の予約も可能ですが、なんらかの事情で休診の場合もありますので、必ずお電話にてご確認していただくようお願いいたします。
IBDセンター長
松田 圭二

| 職位 | 外科部長,内視鏡センター長,IBDセンター長 |
|---|---|
| 専門分野 | 消化器外科.とくに大腸癌,IBD(炎症性腸疾患)の治療 |
| 所属学会・資格 | 日本外科学会 指導医・専門医 日本消化器外科学会 指導医・専門医・認定医・消化器がん外科治療認定医 日本内視鏡外科学会 評議員・技術認定医 日本大腸肛門病学会 評議員・指導医・専門医 日本消化器内視鏡学会 指導医・専門医 日本消化器病学会 専門医 日本腹部救急医学会 評議員,腹部救急認定医,腹部救急教育医 日本外科系連合学会 評議員 日本大腸検査学会 評議員 日本消化管学会 胃腸科専門医 日本成人病学会 評議員,認定管理指導医 日本がん治療認定医機構 がん治療認定医 Intuitive社 Certificate of da Vinci System training (da Vinci X/Xi) 東京都難病指定医 がん治療に携わる医師に対する緩和ケア研修会修了 日本ロボット外科学会,日本臨床外科学会,日本癌学会,日本癌治療学会,日本成人病学会,日本臨床検査医学会,日本臨床検査専門医会,日本炎症性腸疾患学会,日本臨床肛門病学会 |
| 委員 | 大腸癌研究会 大腸癌治療ガイドライン作成委員会 大腸癌研究会 炎症性腸疾患関連癌診療ガイドライン作成委員 大腸癌研究会 小腸癌取扱い規約委員 日本外科学会邦文誌 編集幹事 胃と腸(医学書院) 編集委員 日本大腸肛門病学会雑誌 編集委員 日本外科系連合学会誌 編集委員 日本腹部救急医学会雑誌 編集委員 日本大腸肛門病学会 広報委員 早期胃癌研究会 運営委員,運営幹事 IBD &ベーチェット病研究会 世話人 平成メトロポリタン消化器研究会 世話人 |
| 経歴 | 1983年3月 私立ラサール高校卒業 1983年4月 東京大学理Ⅲ入学 1989年3月 東京大学医学部卒業 1989年6月 東京大学第一外科 1989年12月 東京大学麻酔科 1990年6月 日立総合病院外科 1993年6月 東大腫瘍外科入局 1994年2月 キッコーマン病院 1994年6月 新潟大学第一病理 1997年2月 東京大学腫瘍外科 1999年6月 カリフォルニア州立大学アーバイン校留学 2001年6月 帝京大学医学部 外科学講座・講師 2008年10月 帝京大学医学部 外科学講座・准教授 2022年4月 帝京大学医学部 外科学講座・病院教授 2023年10月 同愛記念病院 外科部長,内視鏡センター長,IBDセンター長 |
| 座右の銘 | わかりやすく.簡潔に. |
潰瘍性大腸炎
潰瘍性大腸炎の解説
定義
「原因不明の非特異性炎症が、大腸の粘膜・粘膜下層に、びまん性・連続性に発生する慢性炎症性疾患」です。簡単に言うと、大腸に炎症が発生する病気で、原因はわかっていません。他の腸炎(感染性の腸炎や憩室炎)を除外する必要があります。
患者数
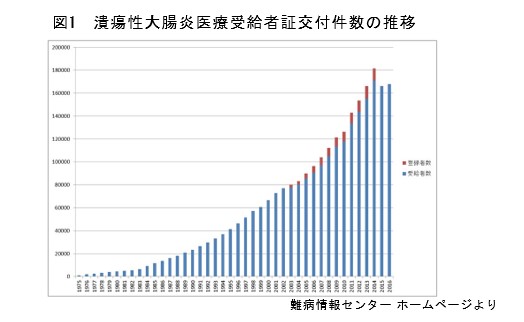
日本でも世界でも年々増加しており、現在は日本で22万人ほどの患者数と言われています(図1)。
発症年齢
発症するのは20代、30代が多いと言われていますが、高齢者で発症することも少なくありません。一度発症すると一生つき合う病気なので、高齢の潰瘍性大腸炎患者さんも多くいます。
症状
症状は血便、下痢、腹痛、発熱です。特に血便は粘液が混じったトマトケチャップ様であることが特徴です。
検査
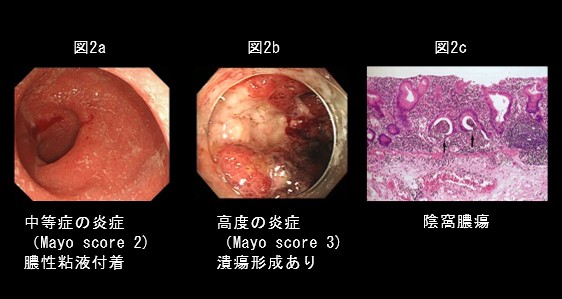
大腸内視鏡検査で観察します。中等度の炎症では血管透見像消失、発赤、膿性粘液付着があり、高度の炎症では潰瘍形成、易出血性がみられます(図2a,2b)。生検を取って顕微鏡検査を行います(図2c)。注腸X線検査を行うこともあります。
病型
直腸炎型、左側大腸炎型、全大腸炎型があります。直腸炎型が左側大腸炎型や全大腸炎型に進展することがあります。
臨床経過
初回発作型、再燃寛解型、慢性持続型、急性劇症型があります。とくに急性劇症型は突然発症し、急激に悪化するため緊急手術が必要になります。
重症度分類
排便回数、血便、発熱、頻脈、貧血、赤沈などのデータから分類します。中等症以上で医療受給者証を取得できます。
治療
完治させる薬物療法はありません。病勢をコントロールし、患者さんのquality of lifeを高めることが目的です。
薬物療法
5-アミノサリチル酸製剤、ステロイド、免疫調節薬、顆粒球吸着療法、分子標的薬などがあり、病状に応じて治療を選択します。
手術療法
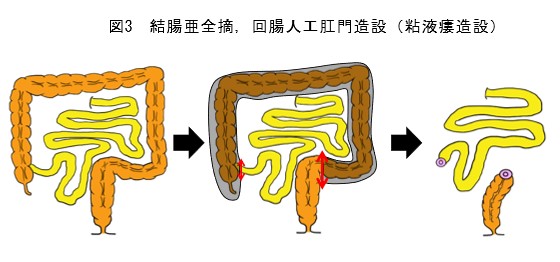
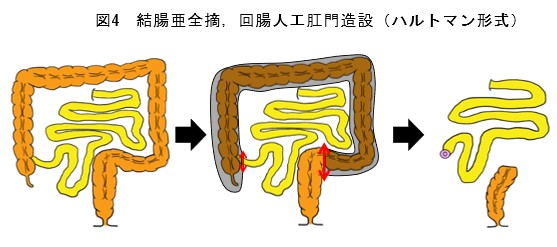
中毒性巨大結腸症、大量出血、大腸穿孔などの場合は、救命のため緊急手術(開腹手術)を行います(図3,4)。結腸を切除し、小腸の人工肛門を造設します。数ヵ月後に残った直腸を切除します。
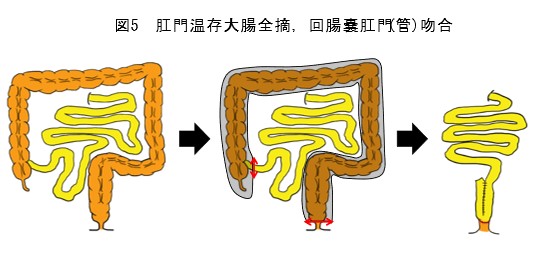
難治、狭窄、腫瘍などの場合は、待機的に手術(腹腔鏡手術)を行います(図5)。一般的には大腸全摘術を行い、小腸と肛門近くで吻合し、人工肛門を造設します。
人工肛門は後日、閉鎖を試みますが、残念ながら永久的な人工肛門の場合もあります。
術後
大腸のほとんどを切除するため、術後の合併症としては頻便、下痢、便漏れ、回腸嚢炎、腫瘍発生などがあります。
クローン病
クローン病の解説
定義
「原因不明の肉芽腫性炎症病変が、全ての消化管(口腔~肛門)に、全層性に(粘膜・粘膜下層と筋層)、区域性(非連続性)に発生する、慢性炎症性疾患」です。大腸だけでなく消化管全体に炎症が発生してくる病気で、原因はわかっていません。他の腸炎(感染性の腸炎や憩室炎)を除外する必要があります。肛門病変、とくに痔瘻を合併しやすいことに注意が必要です。
患者数
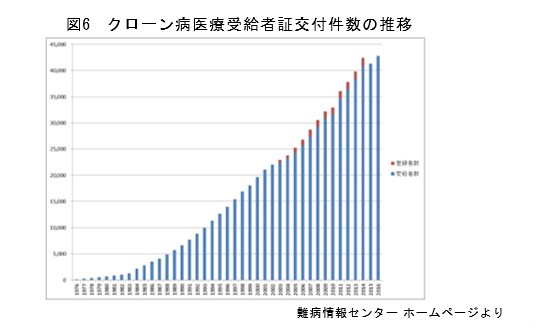
日本でも世界でも年々増加しており、現在は日本で7万人ほどの患者数と言われています(図6)。
発症年齢
発症するのは10代、20代が中心です。しかし一度発症すると一生つき合う病気なので、高齢の潰瘍性大腸炎患者さんも多くいます。
症状
腹痛、下痢、体重減少、発熱、貧血、肛門病変、全身倦怠など多彩です。
検査
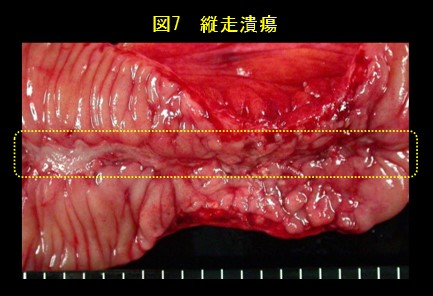
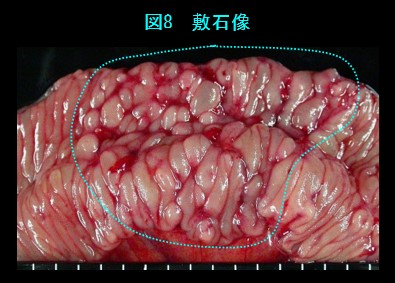
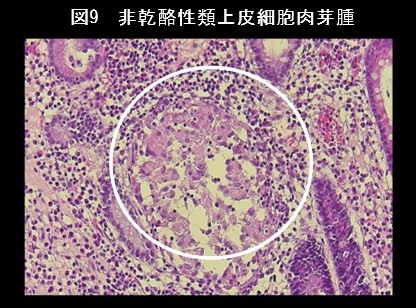
大腸内視鏡検査で観察し、生検を取って顕微鏡検査を行います。上部消化管内視鏡検査、小腸内視鏡検査、カプセル内視鏡検査、小腸造影検査、注腸X線検査を行うこともあります。縦走潰瘍(図7)、敷石像(図8)、狭窄、瘻孔形成、非乾酪性類上皮細胞肉芽腫(図9)などがみられます。
病型
小腸型、小腸大腸型、大腸型があります。
重症度分類
腹痛、排便回数、肛門病変、体重減少、発熱、腹痛、貧血などのデータから算出します。医療受給者証を取得できます。
治療
完治させる薬物療法はありません。病勢をコントロールし、患者さんのquality of lifeを高めることが目的です。
薬物療法
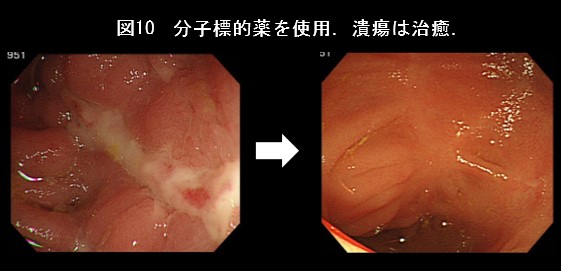
栄養療法、5-アミノサリチル酸製剤、ステロイド、免疫調節薬、顆粒球吸着療法、分子標的薬などがあり、病状に応じて治療を選択します(図10)。狭窄部に対して内視鏡で拡張することもあります。
手術療法
腸管穿孔や大量出血、膿瘍、腸閉塞などの場合は、救命のため緊急手術を行います。病変部位や病状に応じて切除し、必要なら人工肛門を造設します。
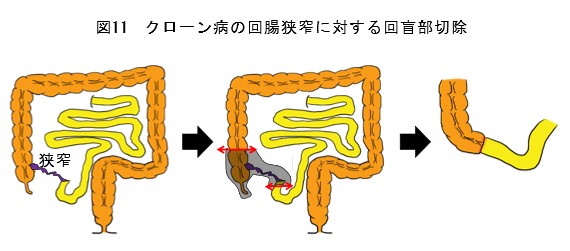
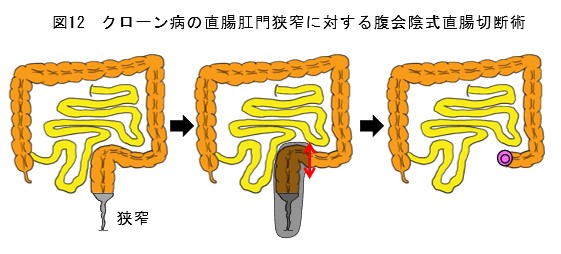
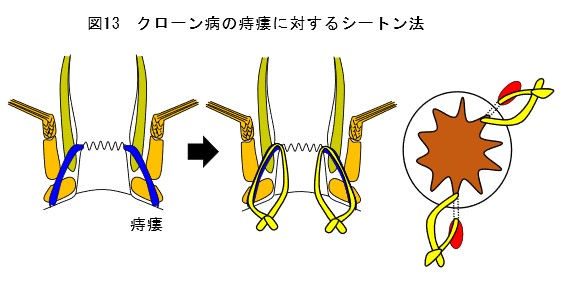
腸管狭窄(図11)、瘻孔、薬物療法無効、腫瘍、肛門狭窄(図12)、痔瘻(図13)などの場合は、待機的に手術を行います。
残念ながら永久的な人工肛門の場合もあります。
術後
頻便、下痢、便漏れ、吻合部狭窄、クローン病再発(ほぼ必発)などがあります。残念ながら一度手術をした患者さんのうち、術後10年以内に半数の人が再手術を受けることになります。
アクセス
JR両国駅から同愛記念病院への行き方